En que se diferencian las gingivitis y las periodontitis
La gingivitis es una inflamación de la encía que rodea al diente y se produce en todas las personas que acumulan el biofilm durante tres semanas. A diferencia de la periodontitis, esta inflamación se autolimita, por lo que se considera una patología asociada a una buena respuesta defensiva.
Sin embargo, precedida de gingivitis, la no resolución de la misma, puede llevar, sólo en algunas personas, al desarrollo de la periodontitis, ya sea por factores ambientales, susceptibilidad genética o ambas. En la periodontitis la inflamación no queda sólo a nivel supragingival, sino que progresa a lo largo de la raíz del diente, creando una separación entre diente y encía llamada bolsa periodontal, donde se acumula el biofilm y se perpetua el proceso inflamatorio; en este caso, el individuo no es capaz de defenderse de manera eficaz, lo único que puede hacer es intentarlo permanentemente, y lo hace mediante una reacción inflamatoria crónica. Pero esta inflamación crónica destruye las estructuras de sujeción del diente al hueso maxilar, de manera que progresivamente se produce una pérdida de la base de sustentación del diente, es decir, pérdida de inserción, movilidad y finalmente pérdida dental.
La bolsa periodontal, esa separación que se crea entre la pared de la raíz dental y la encía, con la inflamación, se ulcera, y esta ulceración es la causante del sangrado gingival, uno de los signos clínicos de la enfermedad.
Además del sangrado, la periodontitis se asocia a otros signos y síntomas: sensación de dientes más largos, espacios entre los dientes, cambio de la posición dental, hipersensibilidad dental, halitosis. El dolor suele ser poco manifiesto. La población no siempre identifica estos signos y síntomas como asociados a patología. Por ejemplo, hay muchas personas que piensan que el sangrado gingival es normal, porque es bastante común, cuando siempre está en relación con enfermedad.
Los estudios que evalúan la prevalencia de la periodontitis en la población laboral en España en 2016 nos muestran que sólo el 5,4% de esta población tiene las encías sanas; más de la mitad, el 56,3%, presenta gingivitis; en bastante más de un tercio, un 38,4%, periodontitis. Las formas avanzadas están alrededor de un 10%.
La prevalencia de las periodontitis aumenta gradualmente con la edad, teniendo un pico de incremento de prevalencia entre los 35 y 40 años. En España, presentan periodontitis un 65% de los mayores de 56 años, es decir 2/3 de la población española.
No todas las gingivitis evolucionan a periodontitis. Para que ésta se produzca, además de la indispensable presencia de biofilm dental y de la susceptibilidad genética, es fundamental la influencia de factores de riesgo. De hecho, la periodontitis se asocia con la presencia de determinados factores de riesgo, que son aquellos factores que aumentan la probabilidad de enfermedad sin ser necesariamente causantes.
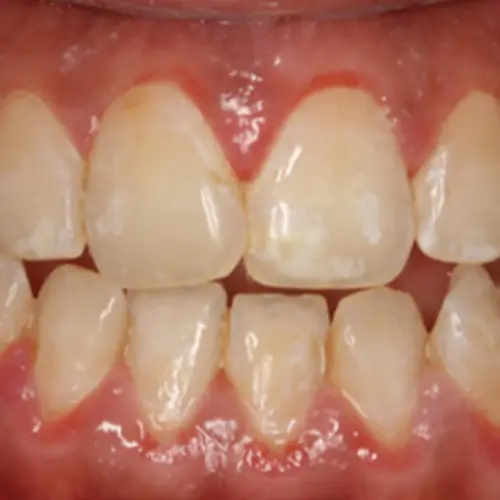
Gingivitis
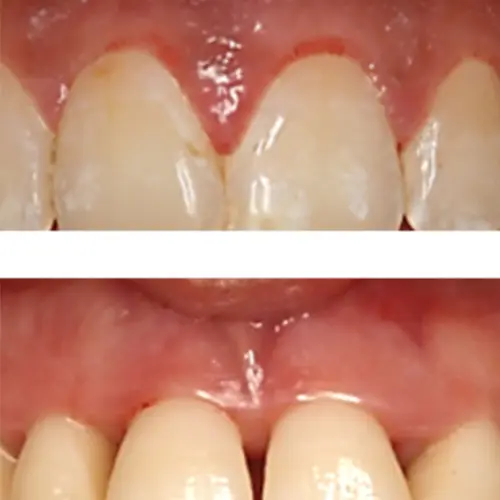
Gingivitis vs. Periodontitis
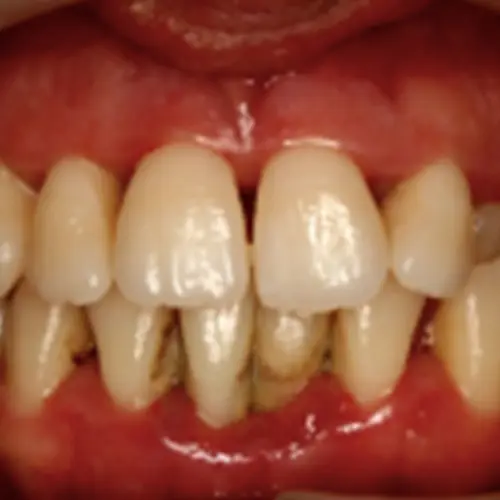
Periodontitis
La mayor parte de los factores de riesgo son modificables, y, por tanto, nuestra actuación puede ayudar a evitar la aparición o progresión de la enfermedad.
Entre los factores de riesgo de periodontitis encontramos el hábito tabáquico, la diabetes mellitus, y la presencia de bacterias específicas; la osteopenia y osteoporosis, algunas infecciones por virus, factores psicosociales como el estrés y ciertos déficits de la dieta.
El tabaco se considera el mayor factor de riesgo ambiental de la periodontitis. La relación se produce tanto para fumadores de cigarrillos, de puros o de pipa y es dosis-dependiente. Y no se trata únicamente del tabaco fumado, sino que afecta también a los fumadores pasivos.
La respuesta al tratamiento periodontal se cuantifica aproximadamente en la mitad de la mejora obtenida en los no fumadores y el 90% de las formas refractarias al tratamiento se da en fumadores.
Presentar diabetes incrementa casi tres veces la prevalencia y la gravedad de la periodontitis. Y el estrés produce una disregulación del sistema inmune, que favorece la respuesta inflamatoria.
Es frecuente que los pacientes nos pregunten sobre la influencia de la dieta en su enfermedad: hoy se empieza a recomendar que no exista déficit de vitamina C o D, seguir una dieta baja en carbohidratos y añadir antioxidantes a la dieta.
Un factor de riesgo contrastado es la presencia de determinadas bacterias en el biofilm periodontal. Siguiendo los conocimientos actuales, se piensa que hay una bacteria clave, la Porphiromona gingivalis, que, incluso existiendo en una pequeña cantidad, es capaz de modificar tanto cualitativa como cuantitativamente el biofilm, dotándolo de características que favorecen la aparición y progresión de la enfermedad. No se trataría de una bacteria única causante de enfermedad, sino que haría el biofilm más patogénico. Su presencia podría considerarse un factor de riesgo cuando se suma a la flora comensal bucal.
Las bacterias bucales actuarían también a nivel epigenético, es decir, modificarían la expresión de los genes del individuo, modificando la regulación de la respuesta inflamatoria.
La prevención de las enfermedades periodontales y su tratamiento son simples, efectivos, seguros y favorables desde el punto de vista costo-beneficio. Se basa esencialmente en el control del biofilm supra y subgingival. En el caso de la gingivitis, el control de la placa supragingival lleva a una restitución completa de salud. En cambio, en el caso de la periodontitis, se consigue la detención de la enfermedad, y sólo en algunos casos podemos realizar técnicas regenerativas para recuperar hueso perdido.
El tratamiento consiste en el control del biofilm supra y subgingival. Desde luego, esto es indispensable. Pero no únicamente. No nos olvidemos del control de los factores de riesgo.
El tratamiento de las periodontitis requiere una evaluación de salud general, eliminación de factores de riesgo, tratamiento en la clínica dental y también cambio de hábitos higiénicos del paciente, con técnicas específicas de higiene dental para el control de las enfermedades gingivales.